疾病名称:
淋巴结边缘区淋巴瘤
作者:
查宏斌
英文名称:
Nodal Marginal Zone Lymphoma, NMZL
同义词(或曾用名):
“单核细胞样”B细胞淋巴瘤
概述:
结性边缘区淋巴瘤是原发自淋巴结内的B细胞淋巴瘤,形态上类似结外边缘区淋巴瘤累及淋巴结。因此,诊断前需除外结外淋巴瘤包括MALT淋巴瘤和SMZL。
发病部位:
外周淋巴结,少数侵犯骨髓,外周血累及罕见。
诊断要点:
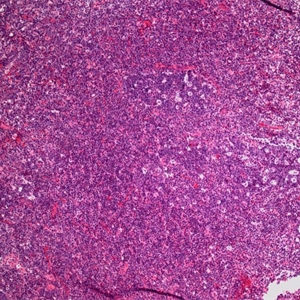
1.发病中位年龄60岁,女性稍多。表现为局部或广泛的外周淋巴结肿大,少数患者有B症状。
2.肿瘤细胞沿边缘区或滤泡间增生,导致边缘区或滤泡间扩张,可见残存滤泡;或更广泛弥漫浸润致淋巴结正常结构不复存在。
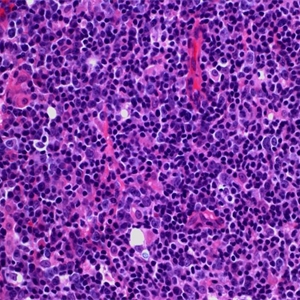
3.肿瘤细胞形态多样,呈单核样、中心细胞样和浆细胞样,并总是混有散在的转化细胞或淋巴母样/免疫母样细胞。时转化细胞数甚至超过20%,但其中混有小淋巴细胞,且多见于植入的滤泡。
4.有时会发生广泛的瘤细胞滤泡内“植入”, 形态上易与滤泡淋巴瘤混淆。
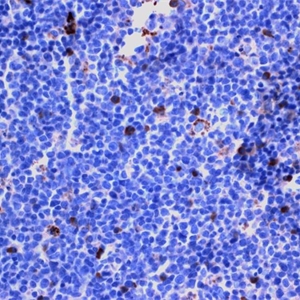
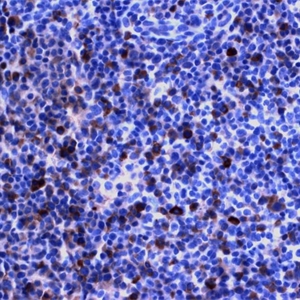
5.免疫表型:表达B细胞抗原,近半数病例合表达CD43, 强表达单克隆轻链。一般Bcl-2阳性,少数病例表达CD5,一般不表达CD10和Bcl-6。75%病例MNDA+和IRTA1+(滤泡淋巴瘤阴性)。
6.无特异细胞遗传异常,有报道+3,+7,+12
7.Ig基因克隆性重排。大多数病例检测到Ig可变区基因的体细胞超突变。
变异型:
2.肿瘤细胞沿边缘区或滤泡间增生,导致边缘区或滤泡间扩张,可见残存滤泡;或更广泛弥漫浸润致淋巴结正常结构不复存在。
3.肿瘤细胞形态多样,呈单核样、中心细胞样和浆细胞样,并总是混有散在的转化细胞或淋巴母样/免疫母样细胞。时转化细胞数甚至超过20%,但其中混有小淋巴细胞,且多见于植入的滤泡。
4.有时会发生广泛的瘤细胞滤泡内“植入”, 形态上易与滤泡淋巴瘤混淆。
5.免疫表型:表达B细胞抗原,近半数病例合表达CD43, 强表达单克隆轻链。一般Bcl-2阳性,少数病例表达CD5,一般不表达CD10和Bcl-6。75%病例MNDA+和IRTA1+(滤泡淋巴瘤阴性)。
6.无特异细胞遗传异常,有报道+3,+7,+12
7.Ig基因克隆性重排。大多数病例检测到Ig可变区基因的体细胞超突变。
变异型:
儿童淋巴结边缘区淋巴瘤:
男童多见(男女之比为20:1),常无症状,表现为局限性头颈淋巴结肿大。组织形态学与成人NMZL类似,但常有显著滤泡增生扩大,套区细胞延入滤胞,类似进行性滤泡中心转化;滤泡间区扩大,肿瘤细胞浸润,滤泡边缘破坏。免疫表型也与成人的相同。主要需与不典型边缘区增生鉴别。不典型边缘区增生可出现CD43合表达和浆细胞限制性轻链表达,但无IgH重链基因克隆型重排。故所有儿童结边缘区淋巴瘤病例都应做Ig基因重排检测才能确诊。儿童NMZL行保守治疗,很少复发,预后极佳。
图片:
分子标记:
无特异细胞遗传异常。Ig基因克隆性重排;大多数病例检测到Ig可变区基因的体细胞超突变
鉴别诊断:
1.结外边缘区淋巴瘤(MALT淋巴瘤):MALT淋巴瘤可累及淋巴结,形态上与结边缘区淋巴瘤类似,但临床有MALT淋巴瘤病史,常见反应性滤泡和完整套区,瘤细胞呈明显单核细胞样形态,IgD几乎都阴性,且常有特征性的染色体易位如t(11;18)(q21;q21)/API2-MALT1
2.淋巴浆细胞淋巴瘤(LPL):两者在形态学和免疫学特点经常重叠。NMZL的细胞组成常较为多形性,而组成LPL细胞相对为形态单一的小细胞和浆细胞,后者常含Dutcher小体,窦区结构常保留。血浆电泳检测到较明显的IgM峰值,有MYD88体细胞基因突变。
3.滤泡性淋巴瘤(FL)伴边缘区分化:偶尔滤泡淋巴瘤会出现边缘区分化,呈边缘区分化的瘤细胞胞浆丰富或如单核样细胞,分布在肿瘤滤泡外围,套区减小或消失。呈边缘区分化的瘤细胞实为肿瘤滤泡的一部分,这部分细胞常弱表达Bcl-6,CD10也表达低下。当NMZL伴滤泡植入时,需与滤泡淋巴瘤鉴别,有时鉴别很困难,免疫组化(滤泡中心细胞标记Bcl-6、CD10、HGAL、LMO2和NMZL肿瘤细胞标记MNDA、IRTA1)和遗传学(BCL2/IGH)应该有帮助。
4.慢性淋巴细胞白血病/小淋巴细胞淋巴瘤 (CLL/SLL):CLL/SLL 偶尔会沿滤泡间或滤泡旁分布,看上去类似NMZL。 但CLL细胞为小圆形,有增值中心,合表达CD20(弱),CD5和CD23,IgD也阳性。
5.弥漫性大B细胞淋巴瘤(DLBCL):当NMZL呈现弥漫生长并有大量转化细胞(中心母细胞样或免疫母细胞样)时,须与DLBCL或DLBCL转化鉴别。一般认为,只由大细胞呈实性片状时,才诊断为DLBCL。
2.淋巴浆细胞淋巴瘤(LPL):两者在形态学和免疫学特点经常重叠。NMZL的细胞组成常较为多形性,而组成LPL细胞相对为形态单一的小细胞和浆细胞,后者常含Dutcher小体,窦区结构常保留。血浆电泳检测到较明显的IgM峰值,有MYD88体细胞基因突变。
3.滤泡性淋巴瘤(FL)伴边缘区分化:偶尔滤泡淋巴瘤会出现边缘区分化,呈边缘区分化的瘤细胞胞浆丰富或如单核样细胞,分布在肿瘤滤泡外围,套区减小或消失。呈边缘区分化的瘤细胞实为肿瘤滤泡的一部分,这部分细胞常弱表达Bcl-6,CD10也表达低下。当NMZL伴滤泡植入时,需与滤泡淋巴瘤鉴别,有时鉴别很困难,免疫组化(滤泡中心细胞标记Bcl-6、CD10、HGAL、LMO2和NMZL肿瘤细胞标记MNDA、IRTA1)和遗传学(BCL2/IGH)应该有帮助。
4.慢性淋巴细胞白血病/小淋巴细胞淋巴瘤 (CLL/SLL):CLL/SLL 偶尔会沿滤泡间或滤泡旁分布,看上去类似NMZL。 但CLL细胞为小圆形,有增值中心,合表达CD20(弱),CD5和CD23,IgD也阳性。
5.弥漫性大B细胞淋巴瘤(DLBCL):当NMZL呈现弥漫生长并有大量转化细胞(中心母细胞样或免疫母细胞样)时,须与DLBCL或DLBCL转化鉴别。一般认为,只由大细胞呈实性片状时,才诊断为DLBCL。
预后:
NMZL属低级别的B细胞淋巴瘤。5年生存率约60%。少数病例转化成弥漫大B淋巴瘤,病情恶化。