疾病名称:
原发性纵隔大B细胞淋巴瘤
作者:
查宏斌
英文名称:
Primary Mediastinal Larg B-Cell Lymphoma, PMLBCL
概述:
系发生于纵隔的弥漫大B细胞瘤,推测起源于胸腺B 细胞,具有独特的临床、免疫表型及遗传学特点。
发病部位:
原发于前纵隔(胸腺),但可局部侵犯肺、胸壁、胸膜和心包膜,也可累及锁骨上和颈部淋巴结,但通常不累及骨髓。晚期或复发病例可转移至肾、肾上腺、肝、和中枢神经系统。有原发于胸腔外而无胸腔累及的病例报道,但诊断均系根据基因表达普而做出。
诊断要点:
1. 多数患者为20~35岁年轻患者, 女性较多,男女比例1:2。表现为前纵隔巨大肿块(常>10 cm)及由此而引起的症状如上腔静脉阻塞、呼吸困难和胸部不适。肿瘤可压迫侵犯邻近器官。初诊病例很少累及胸外部位。少数(20-30%)可有B症状。
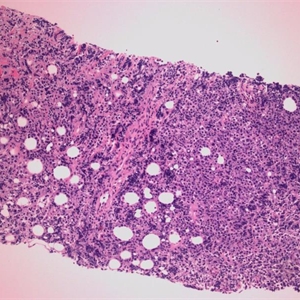
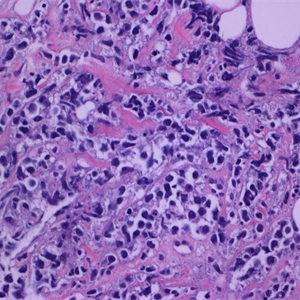
2. 肿瘤淋巴细胞弥漫浸润(有时可见隐约模糊结节),伴不同程度的特征性硬化,表现为纤细的胶原纤维围绕单个或多个细胞使其分隔区块化,偶尔也可由宽的胶原带间隔瘤细胞形成较大的结节。
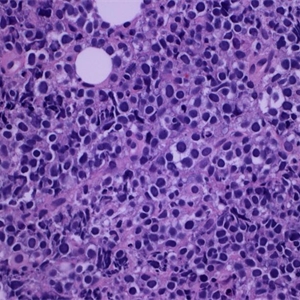
3. 肿瘤细胞大到中等,形态变化很大,可呈中心母细胞、免疫母细胞、间变、未分类或者有时RS细胞样形态。细胞质较丰富,常表现为淡染、透明胞质或回缩形象。偶尔可见残余的胸腺上皮。
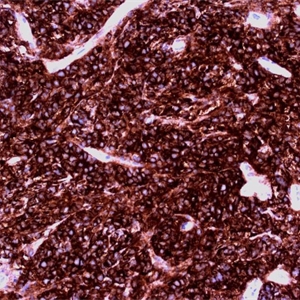
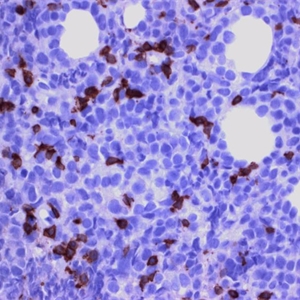
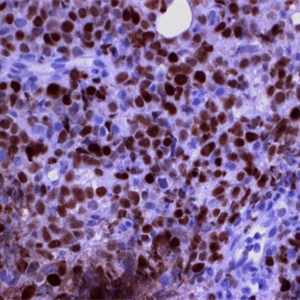
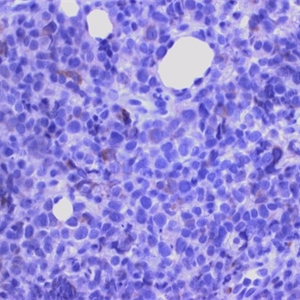
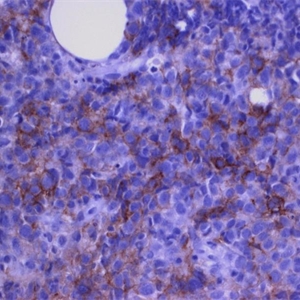
4. 表达全B细胞抗原(CD19,CD20,CD79a,CD22),CD45+,PAX5+,BOB1+,OCT2+;80%病例CD30+,但染色强弱不等;CD15仅少数病例阳性;CD23、Bcl-6、MAL和MUM-1也常阳性,CD10阳性少见。细胞核表达c-REL和细胞浆表达TRAF1具有一定特异性。EBER总是阴性。
5. 染色体获得涉及9p24,2p16.1,X ,12p31,7q22;丢失则涉及1p,3p,13q,15q,17p。
6. Ig重链和轻链基因呈克隆性重排;BCL6、STAT6、PTPN1常有突变,偶尔有MYC重排或点突变。基因表达谱更接近于CHL,而不是DLBCL。
图片:
鉴别诊断:
1.结节硬化型经典型霍奇金淋巴瘤(NSCHL): 结节生长模式,由致密胶原纤维宽带穿插分隔,背景大量炎性细胞包括嗜酸细胞,散在或成团/片(合胞体变异型)的HRS细胞,CD30+,CD15+,CD45-,PAX5+ (弱),部分病例EBV(EBER)+,CD20阴性或部分细胞阳性(强度不等);CD79a、OCT2、BOB1一般阴性或部分细胞弱阳性。
2.特征介于DLBCL和CHL之间的未分类B细胞淋巴瘤(纵隔灰区淋巴瘤): 兼有DLBCL和CHL的混合特征:形态学为典型的DLBCL,但免疫表型符合CHL;或形态学类似CHL,但免疫表型提示为DLBCL。 如成片大细胞,CD30+,CD15+,CD20-;或HRS细胞混合于大量炎性背景细胞,CD20+,OCT2+,BOB1+,CD30+,CD15-/+。
3.T淋巴母细胞淋巴瘤(T-lymphoblatic lymphoma):常见于儿童和年轻患者,男性多见,表现为巨大纵隔肿块,常有外周血和骨髓累及。肿瘤弥漫生长,为中小细胞,核不成熟,有“星空”现象。免疫表型:CD3+,CD2+,CD7+,CD34+,TdT+,CD1a+;分裂指数高。
4.弥漫大B淋巴细胞瘤(DLBCL, NOS):除纵隔肿块外,还累及纵隔外淋巴结。但是,如肿瘤只发生在纵隔淋巴结,则常难以鉴别,特别是取材较小时。需综合形态、免疫和分子等多方面检查结果判断。目前诊断PMLBCL,肿瘤发病部位和病人年龄性别作为重要依据,不螚除外有的纵隔结性DLBCL可能被“误诊”为PMLBCL。
5.胸腺瘤/癌:表现为前纵隔肿块,且有时活检样本小,需注意鉴别。肿瘤细胞表达CK,不表达B细胞抗原;背景是胸腺不成熟T细胞。
2.特征介于DLBCL和CHL之间的未分类B细胞淋巴瘤(纵隔灰区淋巴瘤): 兼有DLBCL和CHL的混合特征:形态学为典型的DLBCL,但免疫表型符合CHL;或形态学类似CHL,但免疫表型提示为DLBCL。 如成片大细胞,CD30+,CD15+,CD20-;或HRS细胞混合于大量炎性背景细胞,CD20+,OCT2+,BOB1+,CD30+,CD15-/+。
3.T淋巴母细胞淋巴瘤(T-lymphoblatic lymphoma):常见于儿童和年轻患者,男性多见,表现为巨大纵隔肿块,常有外周血和骨髓累及。肿瘤弥漫生长,为中小细胞,核不成熟,有“星空”现象。免疫表型:CD3+,CD2+,CD7+,CD34+,TdT+,CD1a+;分裂指数高。
4.弥漫大B淋巴细胞瘤(DLBCL, NOS):除纵隔肿块外,还累及纵隔外淋巴结。但是,如肿瘤只发生在纵隔淋巴结,则常难以鉴别,特别是取材较小时。需综合形态、免疫和分子等多方面检查结果判断。目前诊断PMLBCL,肿瘤发病部位和病人年龄性别作为重要依据,不螚除外有的纵隔结性DLBCL可能被“误诊”为PMLBCL。
5.胸腺瘤/癌:表现为前纵隔肿块,且有时活检样本小,需注意鉴别。肿瘤细胞表达CK,不表达B细胞抗原;背景是胸腺不成熟T细胞。
预后:
治疗:
R-CHOP, MACOPB, DA-EPOCH+R