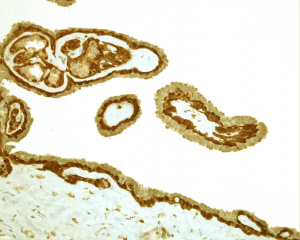
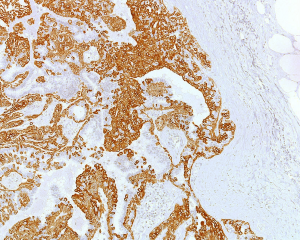
几乎全部阳性(≥95%的病例阳性):
EMA、RCC通常阳性(<95%,≥75%的病例阳性):
CD44、P27、P63、CK19、NSE经常阳性(<75%,≥55%的病例阳性):
CK5/6有时阳性(<55%,≥35%的病例阳性):
Clusterin、CD56少数阳性(<35%,≥15%的病例阳性):
MUC3、CD5偶尔阳性(<15%,≥5%的病例阳性):
P53几乎全部阴性(<5%的病例阳性):
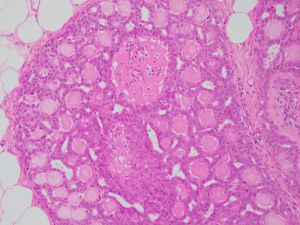
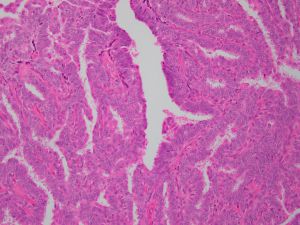
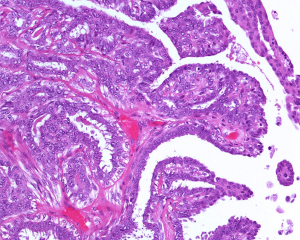
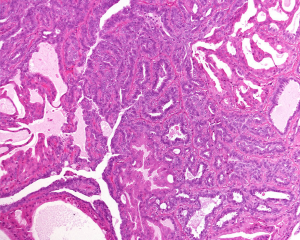
P21、CgA、Synaptophysin2.乳头纤维血管轴心覆以两种细胞,排列于乳头状结构面向管腔面的上皮细胞和位于上皮细胞和基底膜之间的肌上皮细胞;
3.上皮细胞可为一层或多层,立方形或柱状。肌上皮细胞立方或长轴平行于基底膜的短梭形,胞浆透亮,也可以增生,呈多层;
4.上皮细胞增生明显时,相邻乳头之间的上皮细胞相互连接,低倍镜下乳头结构模糊不清,但高倍镜下可见纤维血管轴心;
5.上皮细胞增生区域细胞呈流水样或螺旋状分布,胞质边界可形成不规则缝隙,这些特征均提示良性增生;
6.肌上皮细胞有时有不同程度的增生;
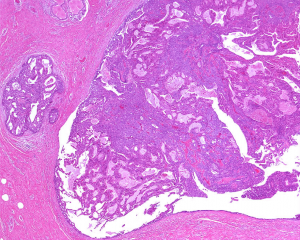
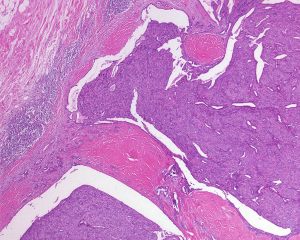
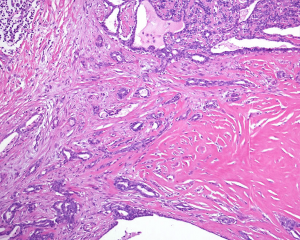
7.当乳头状突起和/或周围导管壁出现间质纤维化时,可诊断为硬化性乳头状瘤;
8.间质纤维化的程度不一,可以局部或者广泛,硬化区域残留的扭曲小管会形成假性浸润,易误诊为浸润性癌;
9.可伴有不同程度的普通型导管增生,但不应有细胞学的非典型性;
10.可伴有大汗腺化生、鳞状上皮化生、黏液性上皮化生、透明细胞化生等,偶尔伴皮脂腺化生;
11.微钙化少见,如果存在,多数为硬化性乳头状瘤;
12.偶尔伴有局灶性坏死或核分裂。较大中央型导管内乳头状瘤有时会发生出血性梗死;
13.免疫组化染色显示有肌上皮存在,是与浸润癌鉴别的关键。
1 . 非典型乳头状瘤
与乳头状瘤伴有普通型导管增生不同,非典型乳头状瘤具有非典型导管增生。诊断标准是非典型性区域小于整个病变的三分之一或小于3mm,2019年WHO分类推荐小于3mm的诊断标准。
具有非典型导管增生或低级别导管原位癌区域大于或等于整个病变的三分之一但少于90%或大于3mm,但这是一种临床非常少的诊断。
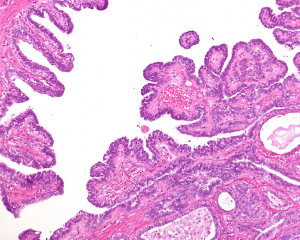
3.导管内乳头状癌(尤其低级别)
整个病变或者大于90%的病变应由导管原位癌构成。非典型增生的上皮细胞形成乳头状结构,乳头状结构中没有肌上皮细胞,但肌上皮细胞围绕在癌巢的周围。导管内乳头状癌不应有通常的乳头状瘤成分。
4.浸润性乳头状癌
有时硬化性乳头状瘤中的扭曲小管会引起浸润性乳头状癌的怀疑。p63蛋白和肌球蛋白重链等肌上皮细胞标记物阴性的免疫组化染色可以证实浸润性病灶的存在。
5.乳腺胶原小球病
这是一种非常少见的乳腺良性病变。形态学上表现为基底膜样物质被增生的上皮细胞所包围。该病变没有纤维血管轴心。有时胶原小球病可出现在导管内乳头状瘤,此时应注意鉴别,不要将其诊断为不典型乳头状瘤。
6 . 乳腺肌上皮瘤:腺肌上皮瘤肌上皮增生明显强于乳头状瘤。另外,乳头状瘤的特殊结构——纤维血管轴心不存在于腺上皮瘤。2008;52(1):20–9.
Mulligan AM, O’Malley FP. Papillary lesions of the breast: a review. Adv Anat Pathol 2007;14(2): 108–19.