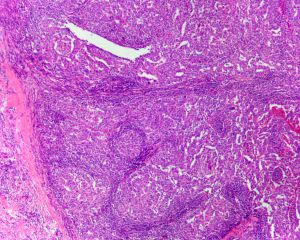
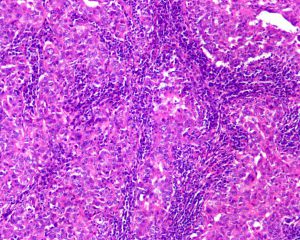
1. 肿瘤细胞界限不清,合体样生长方式占到肿瘤的至少75%;
2.弥漫密集的淋巴浆细胞浸润;
3.肿瘤边界清楚,无不规则的浸润;
4.缺少肿瘤性导管或腺样分化;
5.高级别多形性核伴有明显核仁,核分裂多见,有时可见异型巨细胞。
全部满足上述五个特征诊断为髓样癌,如果只是满足其中四个特征称为不典型髓样癌。
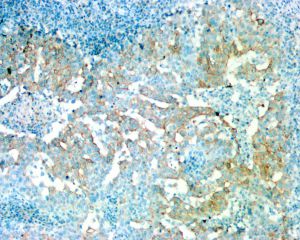
*CK5 / 6 (94%), p53 (77%)
*Ki67增殖指数 (often > 50%)
*背景淋巴细胞CD3 和 CD8阳性
*p53 (TP53 突变 in 60 - 80%)
ER、PR、HER2、Mammaglobin 常阴性。
伴髓样特征的癌的鉴别诊断包括:
1.没有髓样特征的癌:是指不具有典型髓样特征的癌不应归类为伴有髓样特征的癌,包括:
1)激素受体阳性;
2)HER-2阳性;
3)广泛的淋巴脉管浸润;
4)缺乏淋巴浆细胞浸润;
5)为三阴性乳腺癌但缺乏伴有髓样特征的癌的形态学特征。
2.乳腺内淋巴结转移癌: 二者鉴别可能是困难的。
1)有明确的淋巴结结构,淋巴结包膜或包膜下淋巴窦支持为淋巴结转移癌;
2)周围为乳腺组织或邻近部位的DCIS支持为伴有髓样特征的癌;
3)如果诊断淋巴结转移癌,在乳腺其他部位应该有原发癌的证据。
3.淋巴瘤: 在有些病例,显著的淋巴浆细胞浸润可以让肿瘤细胞不易辨认,当标本有限的情况下,如粗针吸活检时可能会类似淋巴瘤。
1)CK免疫组化可以显示肿瘤细胞;
2)乳腺原发的淋巴瘤大部分是B细胞来源的,而与癌伴发的淋巴细胞绝大部分是T细胞,如果在粗针吸活检中发现小T细胞浸润则可能是伴有髓样特征的癌的一部分。
4. 淋巴上皮样癌:淋巴上皮样癌具有浸润性边缘,可与髓样癌鉴别。
Rodríguez-Pinilla SM, Rodríguez-Gil Y, Moreno-Bueno G, et al. Sporadic invasive breast carcinomas with medullary features display a basal-like phenotype: an immunohistochemical and gene amplification study. Am J Surg Pathol. 2007;31(4):501-508.
Mateo AM, Pezzi TA, Sundermeyer M, Kelley CA, Klimberg VS, Pezzi CM. Atypical medullary carcinoma of the breast has similar prognostic factors and survival to typical medullary breast carcinoma: 3,976 cases from the National Cancer Data Base. J Surg Oncol. 2016;114(5):533-536.
WHO 乳腺肿瘤分类,2019,第五版