几乎全部阳性(≥95%的病例阳性):
PRP、CK19、E-cadherin少数阳性(<35%,≥15%的病例阳性):
HER2、CK14偶尔阳性(<15%,≥5%的病例阳性):
CK5/6几乎全部阴性(<5%的病例阳性):
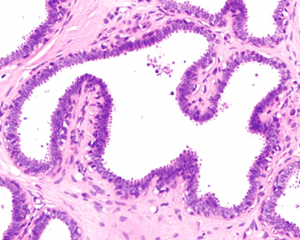
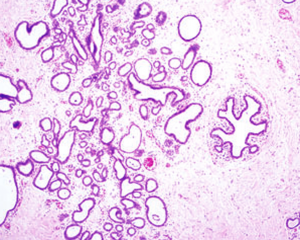
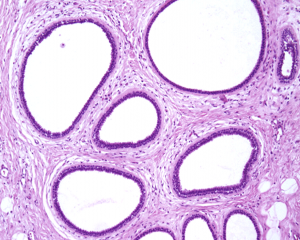
P531.乳腺终末导管-小叶单位增大,或形成假小叶结构,腺泡有程度不同的扩张,形状不规则,常呈分支状;
2.腺泡被覆1~2层柱状上皮细胞,腔面常有顶浆分泌型胞突;
3.细胞无异型,胞核大小一致,卵圆形或细长,排列规则,长轴垂直于基底膜,染色质均匀,核仁不明显,核分裂象罕见;
4.腺腔内可有多少不等的絮状分泌物,也可有钙化;
5.腺管周围肌上皮保存完好;
6.可见一些扩大的腺管,其被覆的柱状细胞变得扁平。
7.柱状细胞增生是指细胞>2层或簇状增生。
1.大汗腺化生:
可以类似于柱状细胞变,表现为腺腔扩张和钙化;表现为低的核浆比、嗜酸性颗粒样胞浆、可见核仁;扁平生长模式过微乳头生长模式
2.缺少肌上皮细胞的柱状细胞变、柱状细胞增生或平坦上皮不典型增生:
乳腺中有一些罕见病变类似于柱状细胞变、柱状细胞增生或平坦上皮不典型增生,但是缺少肌上皮细胞,而且可以表现为围绕周围正常组织结构浸润,周围间质可以表现为促结缔组织反应,细胞核小、一致、轻度不典型性,中等量的胞浆,相邻区域常见柱状细胞变和平坦上皮不典型增生,这种病变的临床意义不明。缺乏肌上皮细胞的乳腺上皮性病变大部分是具有转移潜能的癌,但是微腺性腺病和某些大汗腺病变是例外,这些病变通常较小而被完全切除。
3.高级别导管原位癌,平坦型或贴壁生长型:
该病变具有明显核多形性的高级别细胞学不典型性特征,常常伴随其他生长模式的具有高级别核特征的导管原位癌。
少数随访研究表明,柱状细胞改变和增生病例乳腺癌继发风险略有增加(相对风险:~1.5)。
乳腺柱状细胞变、柱状细胞增生和平坦型导管上皮不典型增生常常与乳腺不典型增生、导管原位癌以及低级别的浸润性癌(小管癌和浸润性小叶癌多见)伴发,当与这些病变伴发时危险性取决于危险性最高的病变。
Abdel-Fatah TM, Powe DG, Hodi Z, Lee AH, Reis-Filho JS, Ellis IO. High frequency of coexistence of columnar cell lesions, lobular neoplasia, and low grade ductal carcinoma in situ with invasive tubular carcinoma and invasive lobular carcinoma. Am J Surg Pathol 2007;31: 417-26.
Tremblay G, Deschenes J, Alpert L, Quenneville LA. Overexpression of estrogen receptors in columnar cell change and in unfolding breast lobules. Breast J 2005;11:326-32.
Simpson PT, Gale T, Reis-Filho JS, et al. Columnar cell lesions of the breast: the missing link in breast cancer progression? A morphological and molecular analysis. Am J Surg Pathol 2005;29:734-46.
Schnitt SJ, Vincent-Salomon A. Columnar cell lesions of the breast. Adv Anat Pathol 2003;10:113-24.
WHO乳腺肿瘤分类,2019,第五版