几乎全部阳性(≥95%的病例阳性):
CAM 5.2、HER2、CK7、CK8通常阳性(<95%,≥75%的病例阳性):
androgen receptor、CK-PAN、EMA、CD63、NY-BR-1经常阳性(<75%,≥55%的病例阳性):
34bE12、P53、E-cadherin、EpCAM有时阳性(<55%,≥35%的病例阳性):
CEA-P、GCDFP-15、S100少数阳性(<35%,≥15%的病例阳性):
Beta-catenin、CEA-M、MUC5AC、MUC2偶尔阳性(<15%,≥5%的病例阳性):
lysozyme几乎全部阴性(<5%的病例阳性):
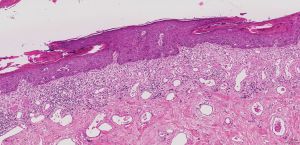
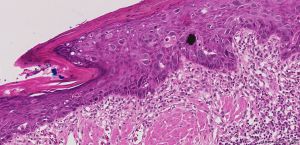
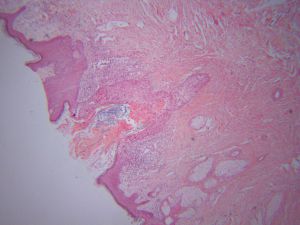
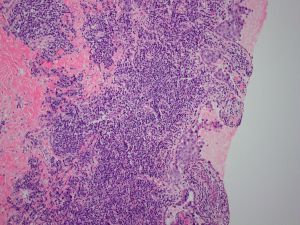
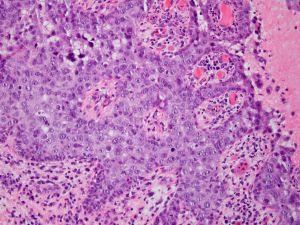
CK1、CK15、Hep-Par1、P63、PRP、CK20、HMB45、Nestin、Podoplanin、Calretinin1. 乳头皮肤表皮内可见大的异型细胞;
2. 大细胞可单个散在或小灶分布于表皮内;
3. 胞浆丰富,淡染、透明或嗜双色性,核大,核仁明显,与周围细胞明显不同;
4. 表皮增生、角化亢进、角化不全常见;
5. 真皮可见淋巴浆细胞浸润;
6. CK7免疫组织化学染色阳性,S100蛋白阴性;
7. 几乎所有的病例均伴有导管原位癌或浸润性导管癌。
佩吉特样鳞状细胞原位癌/鲍温氏病:
1.佩吉特样鳞状细胞原位癌异型细胞可有角化,Paget病肿瘤细胞无角化现象;
2.佩吉特样鳞状细胞原位癌异型细胞与周围角化细胞混杂一起,不像Paget病肿瘤细胞与周围细胞明显差异;
3. Paget病肿瘤细胞可含黏液或形成小腺腔,佩吉特样鳞状细胞原位癌异型细胞不具此特点;
4.佩吉特样鳞状细胞原位癌异型细胞CK7阴性,P63阳性,Paget病相反。
Toker细胞和Toker细胞增生:
1. Toker细胞是存在于乳头表皮内的正常细胞,最常见于导管开口附近;
2.不会造成Paget病的乳头脱屑、结痂等表现;
3.细胞呈良性表现:细胞有温和的小核,核仁不明显,可以单个细胞、小灶状或小管状存在;
4.低分子量细胞角蛋白、ER、EMA可以阳性,不表达HER-2,很少表达CEA或粘液;
5. Toker细胞增生是细胞数量增多,可以有细胞的不典型性,通常是偶然发现,有人认为是罕见Paget病的前驱病变。
黑色素瘤:
1.黑色素瘤累及乳头非常罕见,色素型Paget病可以类似褐色素细胞病变;
2.褐色素瘤细胞常常在表皮真皮交界处呈巢表现,在整个表皮内呈“放烟花表现”;
3.免疫组化有助鉴别。
癌组织直接累及乳头皮肤:
1.临床可以表现为可触及的乳腺肿物伴有乳头糜烂及湿疹样改变;
2.乳晕下的癌可以直接累及表皮,常常有溃疡形成;
3.显微镜下表现明显不同。