1. 临床表现和形态学
1)主要发生于50-60岁,女性发病率略高于男性,也可发生于儿童,需要与遗传性血小板增多症鉴别。半数病人诊断时无症状,其它表现为血栓或出血性病变,15-20%病人轻度脾肿大。
2)外周血主要表现为明显的血小板增多。血小板常大小不等,从微小血小板-大血小板-巨大血小板都可存在,偶尔可见奇异形血小板、伪足血小板、无颗粒血小板。白细胞数量及分类正常,偶尔可增高到上限临界值。红细胞为正细胞正色素,除非出血引起缺铁性贫血表现为小细胞低色素性贫血,无不成熟粒细胞、红细胞及泪滴样红细胞。
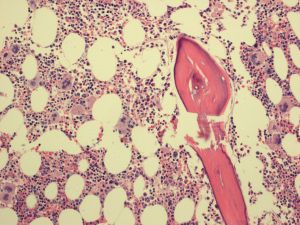
3)骨髓细胞密度正常,少数可表现为密度增加。最突出的表现是巨核细胞显著增生,以大巨核细胞为主,胞质丰富、成熟,核分叶深、分叶增多,骨髓中单个弥漫分布,也可疏松簇状分布。偶尔可见红系增生(常因出血引起增生性贫血所致),但粒系增生非常少见,如有也是轻度增生。无原始细胞增多,无髓系异型增生。网状纤维正常,仅5%可有轻度增多,但从不超过1级,偶尔后续骨髓活检可见网状纤维化。初诊时明显的网状纤维或胶原化应排除ET的诊断。常见粒细胞伸入巨核细胞现象,但不具特异性。
2. 诊断标准(2017年版WHO)
其诊断需满足下面主要诊断标准的全部4条,或满足前3条主要标准加上次要诊断标准。
主要标准
1)持续性血小板计数≧450x109/L;
2)骨髓活检显示巨细胞增生为主,成熟的大巨核细胞数量增加,核分叶增多,细胞异型不明显,无明显粒系及红系增生及左移;很少有网状纤维轻度增生(1级);
3)不满足其它慢性骨髓增生性肿瘤(如PV、PMF、CML)及其它髓系肿瘤的诊断标准(除外伴有血小板增多的AML、MDS/MPN、MDS);
4)JAK2、MPL、或CALR突变。
次要标准:有克隆性标志或不存在反应性血小板增多的证据。
ET后骨髓纤维化诊断标准
必要条件:
1)先前诊断ET的证据
2)骨髓纤维化(3级分类的2-3级;4级分类的3-4级)
附加条件(满足2条)
1)贫血(低于相应年龄、性别及海拔的正常范围)或者血红蛋白低于基础值>2g/dl;
2)外周血白细胞增多,出现不成熟粒白细胞和红细胞;
3)脾肿大:脾脏触诊肋下>5cm,或新出现可触及的脾脏增大;
4)乳酸脱氢酶升高(高于正常范围)
5)出现以下症状的任意2个或全部3个:6个月内体重减少>10%、盗汗、原因不明发热(>37.5℃)
3. 细胞遗传学
缺乏特异细胞遗传学改变。50-60%具JAK2 V617或12外显子突变。30%CALR突变、3%MPL, 12%三阴性,三阴病例中部分有MPL S204P和MPL Y591N突变。非常罕见的情况有ET获得BCR-ABL1融合基因。7.7%的ET患者存在染色体异常,包+8、9q异常,-20q,偶尔-5q。
1.反应性血小板增多: 很多原因都可以引起外周血小板计数增高,如感染、炎症、脾切除、慢性缺铁,肿瘤等。
2.其它慢性髓系增生性肿瘤:PV、PMF和CML常有血小板增生,但根据各自其它特征可以加以鉴别,如血红蛋白增高及全系增生(PV)、巨核细胞高度异形伴粒系增生和纤维化(PMF)、巨核细胞小型少分叶伴显著粒系增生及BCR/ABL融合(CML)。
3.MDS/MPN伴环形铁粒幼红细胞和血小板增高(MDS/MPN with Ring Sideroblasts and Thrombocytosis):血小板增高,同时有巨核增生(巨核形态类似ET或早期PMF),但同时有环形铁粒幼红细胞。超过80% 病例有SF3B1突变。
4.MDS伴血小板增高:MDS伴5q-常有血小板增高,但同时有贫血;骨髓巨核细胞增多,其形态特征为小型、少分叶,遗传学检查有助鉴别。