疾病名称:
卵巢黏液性交界性肿瘤/非典型增生性黏液性肿瘤
英文名称:
Ovarian Mucinous Borderline Tumor/Atypical Proliferative Mucinous Tumor
同义词(或曾用名):
低度恶性潜能未定的黏液性肿瘤、黏液性交界性肿瘤、非典型增生性黏液性肿瘤伴微小浸润
在肿瘤中的表达情况:
几乎全部阳性(≥95%的病例阳性):
mdm2、MUC5AC、CK7、E-cadherin通常阳性(<95%,≥75%的病例阳性):
CK20经常阳性(<75%,≥55%的病例阳性):
SOX2有时阳性(<55%,≥35%的病例阳性):
CDX-2少数阳性(<35%,≥15%的病例阳性):
P21、CA125、MUC2偶尔阳性(<15%,≥5%的病例阳性):
P53几乎全部阴性(<5%的病例阳性):
FOXL2、HNF-1-beta、Inhibin、N-cadherin、RCC、CD10、PAX2、VILLIN、TTF-1概述:
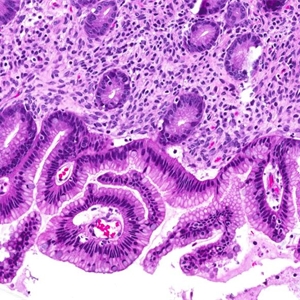
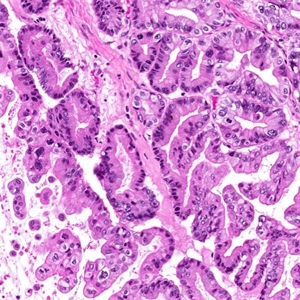
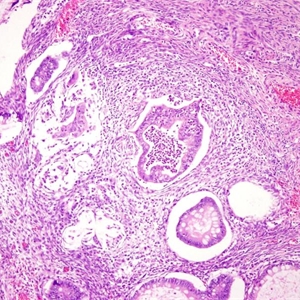
由轻-中度异型的胃肠型黏液上皮细胞组成比良性黏液性肿瘤增生显著的肿瘤,无间质浸润。
发病部位:
卵巢
诊断要点:
1. 常多房囊性伴实性区域;
2. 被覆上皮似胃小凹上皮或肠型上皮伴有杯状细胞,有时伴神经内分泌细胞或潘氏细胞;
3. 细胞层次不一,可达3层以上,呈袢状、绒毛状、筛状或纤细乳头状增生;
4. 细胞核轻-中度增大,染色质增多,有时假复层排列,缺乏高级别核;
5. 增生区占肿瘤上皮区域10%以上;
6. 核分裂像多少不一;
7. 上皮下为卵巢间质,细胞可丰富,可伴黄素化;
8. 20%病例囊肿破裂,间质可见黏液湖,可伴黏液肉芽肿等炎症反应性改变;
9. 无间质浸润;
10. 注意:上皮层次明显增多时,只要缺乏显著的细胞核异型性或间质浸润,仍应诊断为APMT,因为其对预后无不良影响。
11. 黏液性交界性肿瘤/非典型增生性黏液性肿瘤伴上皮内癌:局灶可见限于上皮内的细胞显著异型,具有高级别核,往往伴有筛状或超过3层细胞的增生;
12. 黏液性交界性肿瘤/非典型增生性黏液性肿瘤伴微小浸润:间质可见最大径<5mm的浸润灶,浸润灶的数量没有限制,表现为单个细胞、腺体、细胞巢/索、小灶融合腺体、筛状结构等间质浸润,具有轻-中度核异型,浸润灶周围常伴促结缔组织增生反应或水肿;
13. 黏液性交界性肿瘤/非典型增生性黏液性肿瘤伴微小癌:类似于微小浸润的结构,但细胞呈高级别核。
图片:
免疫组织化学染色:
CK7弥漫阳性,CK20表达不一;CDX2表达不定,一半以上病例表达PAX8,ER、PR几乎所有病例阴性。