几乎全部阳性(≥95%的病例阳性):
MUC5AC、DPC4、E-cadherin、EpCAM通常阳性(<95%,≥75%的病例阳性):
HMGA1、CA19-9、CEA-M、CK7、SOX2经常阳性(<75%,≥55%的病例阳性):
p53、CK20、VILLIN有时阳性(<55%,≥35%的病例阳性):
met、HNF-1-beta、CA125、PAX8、PLAP、Calretinin少数阳性(<35%,≥15%的病例阳性):
CD63、HBME-1、Hep-Par1、Mesothelin、P53、BCL-2、HER2、lysozyme、N-cadherin、CEA-P、CD99、CDX-2、MUC2偶尔阳性(<15%,≥5%的病例阳性):
CyclinD1、GCDFP-15、PAX5、PSA、Vimentin几乎全部阴性(<5%的病例阳性):
PRP、Beta-catenin-nuclear、BRAF-V600E、CD146、FLI-1、FOXL2、Inhibin、mdm2、melan-A、OCT4、P16、p-mTOR、Thrombomodulin、CD163、CD5、CK17、NAPSIN-A、PAX2、S100、SALL4、WT-1、TTF-11. 肿瘤通常体积较大,平均直径20cm,单侧性,被膜光滑,多房囊性,含有黏液,可有实性区;
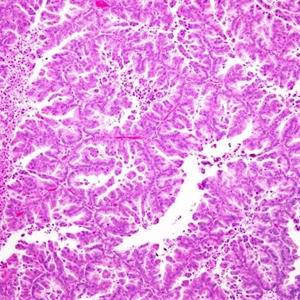
2. 一般形态多样,常良性、交界性、恶性区域共存;
3. 细胞以胃型为主,肠型少见,核分裂常非常活跃,非典型核分裂像易见;
4. 有两种浸润方式,融合的腺管状结构或膨胀性浸润和筛状结构,两种浸润方式可同时存在;
5. 融合腺体或膨胀浸润的特点是腺体明显拥挤,间质很少,形成迷宫样结构;
6. 原发性卵巢黏液癌破坏性间质浸润少见,出现破坏性间质浸润需要考虑到转移性黏液性癌的可能性,其特点是具有恶性细胞特点的单个细胞、腺体或细胞巢浸润间质,常伴间质促结缔组织增生;
7. 以APMT为主要成分的肿瘤,融合性生长区域直径超过5mm时才能诊断为浸润性癌;
8. 卵巢原发性黏液性癌几乎均以腺体和乳头状结构为主,在结构上一般属于低级别,细胞核级别是分级最好的参考指标,有学者主张根据细胞形态分为低级别和高级别两级,2014年WHO分类未予以分级。
转移性黏液腺癌
卵巢原发性和转移性黏液性癌的鉴别
|
特点 |
卵巢原发性黏液性肿瘤 |
转移性黏液性肿瘤 |
|
单双侧性 |
单侧(>95%) |
约65%的病例双侧累及 |
|
大小
|
大(平均22cm) |
一般较小(平均13cm) |
|
大体特征
|
多囊性伴实性区域,表面受累少见 |
结节状,少数呈多囊性,常伴有表面累及 |
|
肿瘤位置 |
间质内 |
表面,表浅皮层,间质 |
|
镜下表现 |
良性、交界性和恶性共存,膨胀性浸润或筛状结构 |
良性区域少见,破坏性间质浸润 |
|
卵巢外病变 |
通常没有 |
常有腹膜、网膜累及 |