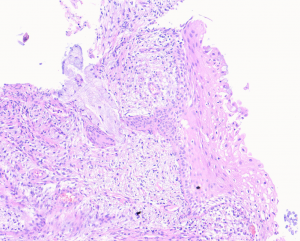
1. 化生第一个阶段是柱状黏液上皮下出现小的立方状细胞,即储备细胞;
2. 储备细胞的细胞核一致,大而圆,染色质细颗粒状,偶尔出现染色质凝聚(即储备细胞的染色中心),细胞边界不清,胞质稀少;
3. 储备细胞形成完全成熟的鳞状上皮的过程包括储备细胞生长、分层(柱状上皮下储备细胞增生),然后分化为未成熟鳞状化生,继而成熟,与外子宫颈本来的鳞状上皮形态一致,因而无法区分;
4. 不成熟鳞状化生
4.1 表面缺乏成熟,胞质内糖原不明显,与固有的外子宫颈上皮间有一条清晰的垂直或倾斜的界线,直达表面;
4.2 细胞界限清楚,细胞间常伴有毛刺样突起(细胞间桥);
4.3 细胞核密度稍增加,核浆比例稍增高,但核分布均匀,无明显拥挤;
4.4 细胞核可增大,但细胞核轮廓规则,细胞核染色加深,但核与核间染色深度较一致,偶尔可见正常核分裂像;
4.5 表面细胞质可以有黏液滴或表面被覆黏液细胞。
4.6 绝大多数病例p16阴性,但可表现为斑片状阳性;ki-67阳性细胞限于基底及旁基底细胞层
5. 乳头状不成熟化生:
5.1 纤维血管轴心的乳头状结构被覆不成熟的化生性鳞状上皮;
5.2 目前证实多数是由低风险HPV感染引起的低级别上皮内瘤变,p16染色呈斑片状阳性;
6 上皮内瘤变累及不成熟化生(非典型鳞状上皮化生):
6.1 细胞核轻度不规则,深染,特别是表层细胞;
6.2 免疫组化染色显示p16弥漫强阳性;
6.3 该类病变应诊断高级别鳞状上皮内瘤变,但有时分级困难,分级困难病例可诊断为CIN 1-2级。
诊断要点:组织学表现为具宫颈腺体的间质表面被覆无明显非典型性及核分裂像的鳞状上皮(区别于原有鳞状上皮);细胞学表现为小的多角形细胞,形态一致的细胞核,核型规则,胞质稠厚;不成熟化生具轻度非典型性时组织学p16染色阴性,细胞学p16/ki-67双染可与HSIL鉴别。