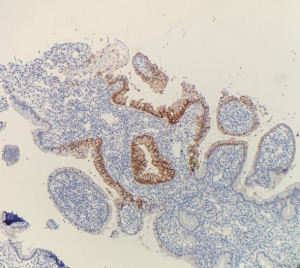
几乎全部阳性(≥95%的病例阳性):
P16、P21、CEA-P、PAX8有时阳性(<55%,≥35%的病例阳性):
P53少数阳性(<35%,≥15%的病例阳性):
CgA、MUC2偶尔阳性(<15%,≥5%的病例阳性):
BCL-2、Fascin、CD10几乎全部阴性(<5%的病例阳性):
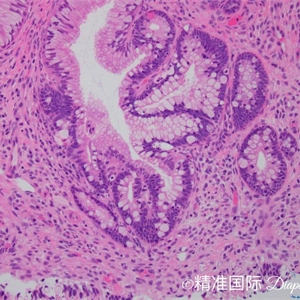
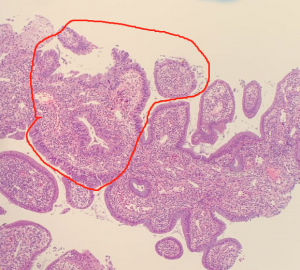
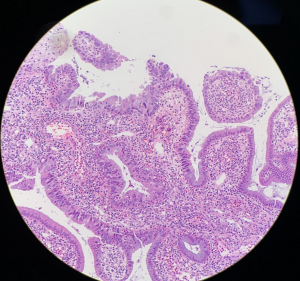
PAX21. 可局灶性、多灶性或弥漫性累及腺体,通常表现为腺体的正常上皮突然被非典型柱状上皮细胞代替;
2. 腺体多数呈外翻性和复杂的内翻性乳头状内折,局灶可见筛孔状结构;
3. 非典型细胞拥挤,假复层,形成双层或多层排列;
4. 细胞拉长,雪茄状,核深染,染色质粗颗粒状,核仁不明显,细胞质明显减少,仅见少许细胞内黏液,导致核/质比增加;
5. 核分裂像和凋亡小体常见,可见病理性核分裂像;
6. P16染色弥漫强阳性;
7. 腺体轮廓清楚、规则、圆滑,无间质促结缔组织增生;
8. 有些病例表现为小肠黏膜的特征,可见杯状细胞,有时可见潘氏细胞甚至神经内分泌细胞;
9. 个别病例可表现为结肠型,通常与典型宫颈管型AIS伴发,杯状细胞含有O-乙酰涎黏蛋白,是肠型分化的标记物;
10. 可见到子宫内膜样AIS和其他更为少见的类型,如腺鳞型、绒毛管状型及透明细胞型AIS;
11. 宫颈原位腺癌的分型:2020年WHO 女性生殖系统肿瘤分类将宫颈原位腺癌分为HPV相关型和HPV无关型两种
12. 早期间质浸润的判断:
1) 间质促结缔组织反应性增生;
2) 腺体深度超过正常腺体分布范围;
3) 腺体紧邻血管;
4) 间质中见单个细胞腺上皮。
浸润性腺癌出现下列特征应怀疑有浸润癌的可能:
1. 间质促结缔组织增生或炎症反应;
2. 旺盛的腺体出芽;
3. 广泛的筛孔状结构;
4. 局灶性腺体融合或背靠背现象;
5. 宫颈管表面形成的外生性乳头状突起。
修复性/反应性非典型腺体:
1. 伴明显的炎症;
2. 假复层排列也不明显;
3. 细胞具明显核仁;
4. 无或少见核分裂像;
5. P16阴性或仅少数细胞阳性。
Arias-Stella反应的腺体:
1. 仅有单层大而深染的细胞核,核常突人腺腔内(即靴钉样细胞);
2. 无核分裂像;
3. P16阴性或仅少数细胞阳性。
1. 腺体密集、小而一致;
2. 无假复层排列;
3. 缺乏明显的核异型性,核分裂像很少;
4. 常黏液分泌旺盛;
5. P16阴性或仅少数细胞阳性。
非典型微腺体增生:
1. 形成实性上皮团,细胞非典型性明显;
2. 总是含有微腺体增生的典型区域;
3. P16阴性或仅少数细胞阳性。
中肾管残余:
1. 细胞核形态温和,无核分裂像;
2. P16阴性或仅少数细胞阳性。
输卵管上皮化生:偶尔可见细胞核增大、染色质粗糙,但P16阴性或局灶细胞阳性可与原癌腺癌鉴别。