几乎全部阳性(≥95%的病例阳性):
CD20、CD45RA、CD71、P63、PU.1、BCL-2、CD45、CD79a、PAX5、SOX11通常阳性(<95%,≥75%的病例阳性):
CD44、BOB-1、OCT2、CD43、CD5、CyclinD1有时阳性(<55%,≥35%的病例阳性):
P-4EBP1、TRAP少数阳性(<35%,≥15%的病例阳性):
IRF-4、P27、P53、CD117偶尔阳性(<15%,≥5%的病例阳性):
BCL-10-nuclear、BCL6、CD72、mdm2、BCL-6、ZAP70几乎全部阴性(<5%的病例阳性):
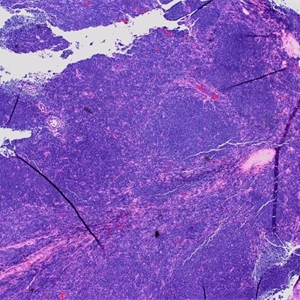
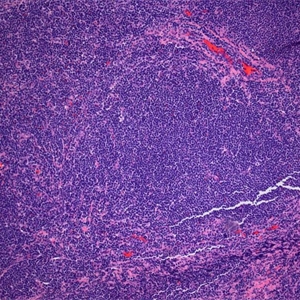
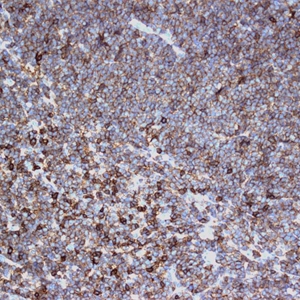
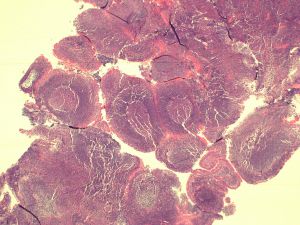
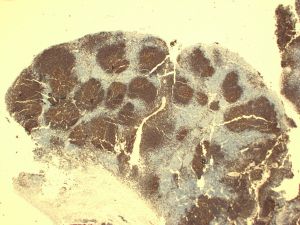
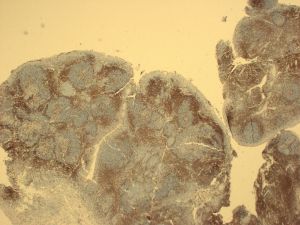
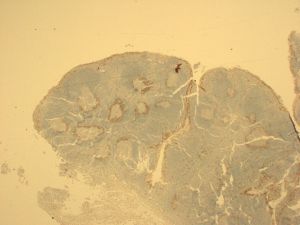
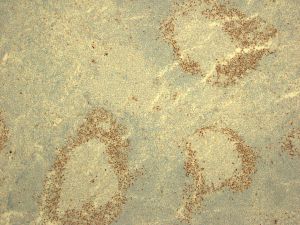
ALK1、Annexin A1、Bcl3、BCL-x、CD146、CD200、CD335、CD45RO、CGET、FLI-1、HER2、MPO、UTF1、Annexin-A1、Clusterin、CD10、CD138、CD163、CD2、CD23、CD3、CD35、CD68、CD99、ERG、LEF1、PD-1、S100、Calretinin、TDT2.淋巴结正常结构消失,肿瘤常以三种方式生长:沿套区侵润,结节状侵润,弥漫性侵润。以上三种生长方式可以混合存在。瘤细胞小到中等,大小一致,核不规则,胞浆少,无核仁。无转化细胞(中心母细胞)和增殖中心。可有散在上皮样组织细胞。
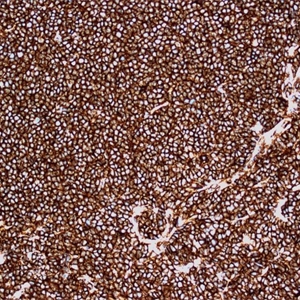
3.免疫表型:表达B细胞抗原并共表达CD5(CD43也可阳性),cyclin-D1阳性(>95%病例),SOX11阳性(>90%病例,包括cyclin-D1阴性病例),MUM1有时阳性。少见或罕见的表型有如CD5-、Bcl6+、CD10+。CD20和轻链中等强度阳性(流式这一特点有助于与CLL鉴别),CD23弱阳性或阴性,CD200通常阴性(非结性者可阳性)。
4.t (11;14) (>95%病例)。可同时存在其它遗传学改变,如MYC、BCL6、TP53等基因异常、复杂核型和一些基因的突变(如NOTCH)。
5.形态学变异:
1)母细胞样套细胞瘤:细胞小到中等,核圆形、染色质稀疏似淋巴母,分裂指数高(最低20-30%)。复杂染色体核型,临床侵袭性强,预后差。
2)多形性套细胞瘤:细胞大小不等包括很多大细胞,核仁突出,分裂指数高。复杂染色体核型,临床侵袭性强,预后差。
3)边缘区样套细胞瘤:细胞含较丰富胞浆,淡染,类似边缘区细胞。
4) 小细胞型套细胞瘤:细胞与小细胞淋巴瘤类似,无幼淋巴细胞或副免疫母淋巴细胞,cyclin D1 阳性。
变异型:
1. Cyclin-D1阴性套细胞瘤:极少见。临床表现、形态学和基因表达图谱与典型MCL相同,但不表达Cyclin-D1,没有t(11;14)。然而,一般SOX11+。对于SOX11也阴性的病例,诊断需极其谨慎。免疫组化cyclin-D2或cyclin-D3有可能阳性,但对确诊没有帮助,因其它淋巴瘤也可阳性。另外,也有罕见病例免疫组化cyclin-D1+,但检测不到t(11;14)。
2. 原位套细胞瘤变(in situ mantle cell neoplasia): 背景为反应性改变(滤胞增生),Cyclin-D1+/t(11;14)+瘤细胞通常仅累及套的内侧或内圈,偶也可累及套区外侧部分或散在累及整个套区、或累及滤胞内。外周血发现循环瘤细胞不影响对原位套细胞瘤变的诊断。免疫组化经常CD5阴性,部分病例SOX11-,有些可能系白血病样非结性套细胞淋巴瘤累及淋巴结或结外组织。需注意与MCL套区生长模式相鉴别,如果整个套组弥漫累及伴套区扩大,应诊断为MCL为宜。原位套细胞瘤变患者临床过程惰性,可长期存活,但有的同时伴有其它淋巴瘤或进展成典型的MCL。
3. 白血病样非结性套细胞淋巴瘤(leukemic non-nodal mantle cell lymphoma): 患者表现为套细胞淋巴瘤累及外周血和骨髓,有时也累及脾脏,但不累及淋巴结(小于1-2 cm)。肿瘤细胞形态常类似慢性淋巴细胞白血病,并可以植入淋巴结套区(形态与原位套细胞瘤变重叠),也可浸润结外炎性部位(如H. pylori感染性胃炎)。免疫组化cyclin-D1+,但一般不表达SOX11,CD5阴性者也较多,且部分病例表达CD200。遗传学有t(11;14),但不像典型MCL常有复杂核型。预后较典型MCL好,临床相对惰性。但有的病例进展为侵袭性,伴或不伴淋巴结肿大,或转化为母细胞样或多形性。
2.淋巴母细胞淋巴瘤:形态与母细胞样套细胞瘤相似,但表达不成熟抗原CD34和 TdT,而不表达cyclin D1。
3.慢性淋巴细胞白血病/小淋巴细胞淋巴瘤:组织学存在增殖中心,由小淋巴细胞,幼淋细胞和副免疫母细胞混合构成。CD20和轻链弱表达,不表达cyclin D1。慢性淋巴细胞白血病和免疫学与白血病样非结性MCL形态学可相似,免疫学也有相似之处(如两者多可以CD5+、SOX11-),但后者cyclin-D1+/t(11;14)+。
4.滤泡性淋巴瘤:异常结节(生发中心)由中心细胞和中心母细胞组成,表达CD10 和Bcl-6,但不表达cyclin D1。
5.淋巴结边缘区淋巴瘤:弥漫或边缘区生长,常有单核细胞样改变,不表达cyclin D1, CD5 一般也阴性。
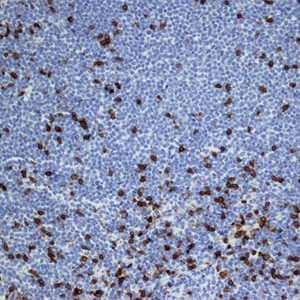
存活期3-5年。分裂指数高(>30%)、母细胞变异、多形性变异、复杂染色体异常预后。2022年第五版WHO肿瘤分类提出套细胞淋巴瘤的3个高危因素和3中惰性情况。三个高危因素是:1.细胞形态学(母细胞样亚型和多形性亚型);2.TP53 缺失/突变(阳性阈值为50%);3.高增殖指数(Ki-67>30%) 。三种惰性情况为:1.Ki-67<10%;2.原位套细胞肿瘤;3.白血病性非结性MCL。