T淋巴母细胞白血病/淋巴瘤
T lymphoblastic leukemia/lymphoma (T-ALL/LBL)
发布时间:2017-03-07 14:29:32
概述:
诊断要点:
- 主要见于男性青少年儿童。 T-ALL发病率占儿童ALL病例的15%, T-LBL 占所有LBL病例的85-90%。T-ALL临床表现为外周血大量循环肿瘤细胞导致白细胞计数显著增高,骨髓也同时累及,此外也常伴纵隔肿块、淋巴结和肝脾肿大。T-LBL通常表现为前纵隔快速生长肿块,甚至压迫邻近组织器官导致相应症状。
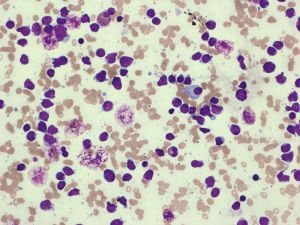
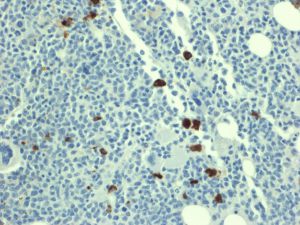
- 在骨髓和外周血涂片中,肿瘤细胞形态与B-ALL类似,二者无法区分。肿瘤细胞中等大小伴高N/C,但细胞大小可异差别较大,染色质可以从致密到疏松,有的病例甚至类似成熟淋巴细胞。
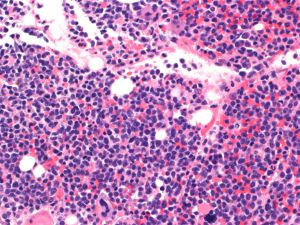
- 在骨髓活检样本,T-ALL虽累及骨髓,但常不像B-ALL那样弥漫取代造血成分。
- 髓外受累的部位病变通常呈弥漫性分布,偶尔也可出现部分淋巴结受累,核分裂像多,可见灶性“星空”现象。
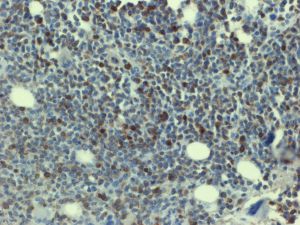
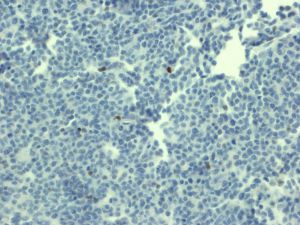
- 免疫表型: T-ALL/LBL中淋巴母细胞呈TdT阳性,可表达CD1a、CD2、CD3、CD4、CD5、CD7和CD8中的一种或多种,最常见的是CD7和胞浆CD3ε阳性表达,其中只有CD3具有确定肿瘤细胞来源的特异性。CD4和CD8常有合表达,CD10也可以阳性;但这些都不具特异性。不成熟抗原除TdT、CD1a、CD34外,CD99的表达也可表明其前体细胞的特性。部分病例表达TAL1(核染)。偶有病例CD117阳性(常伴有FLT3突变)。10%病例表达CD79a,少数可以表达CD13和/或CD33。根据分化阶段不同,可将T-ALL分为以下几型:原T(Pro-T):cCD3+、CD7+、CD2-、CD1a-、CD34-/+、CD4-、CD8-;前T (Pre-T):cCD3+、CD7+、CD2+、CD1a-、CD34+/-、CD4-、CD8-;皮质T(cortical T):cCD3+、CD7+、CD2+、CD1a+、CD34-、CD4+、CD8+;髓质T(medullary T):cCD3+、CD7+、CD2+、CD1a-、CD34-、sCD3+、CD4或CD8阳性。前两型中的很多病例符合WHO 2017年版分类中的早期前T淋巴母细胞白血病 (见下)。
- 遗传学:基本都有克隆性基因重排,但少数(20%)也同时有克隆性免疫球蛋白重链基因重排。50-70%病例具有异常核型。最常见的异常涉及α和ð(14q11.2)、β(7q35)、γ(7q14-15)T细胞受体基因位点与其他多种基因的易位。常见的这些易位基因包括TLX1(HOX11)和TLX3(HOX11L2),还有MYC、TAL1、LMO1(RBTN1)、LMO2(RBTN2)、LYL1以及激酶LCK。此外很多病例有基因突变如NOTCH1和FBXW7。
亚型:
早期前T淋巴母细胞白血病(early precursor T-lymphoblastic leukemia, ETP-ALL):此亚型仅表现出很有限的早期T分化,在免疫表型和遗传学上保留了某些髓系和干细胞特征。淋巴母细胞表达CD7、cCD3, 可以表达CD2和/或CD4,并表达一个或多个下列髓系或干细胞标志:CD34, CD117, HLADR, CD13, CD33, CD11b or CD65,但不表达CD1a 和CD8。常见下列髓系相关基因突变:FLT3, NRAS/KRAS, DNMT3A, IDH1, and IDH2。典型T-ALL相关基因(NOTCH1 or CDKN1/2)突变则少见。经合适治疗,此型预后无特别不同。
鉴别诊断:
2.混合表型急性白血病,T/髓系:白血病细胞既表达髓系特异性抗原如MPO也表达T特异性抗原cCD3。
3.髓系/淋巴肿瘤伴嗜酸性粒细胞增多和PDGFRa、PDGFRB、FGFR1重排,或PCM-JAK2融合基因:表现为慢性骨髓增生性肿瘤,但髓系和淋系常同时累及,可转化为急性白血病AML,T-LBL或二者混合型。系增生背景和特有的基因异常有助鉴别。
4. T幼淋巴细胞白血病:外周血大量循环肿瘤细胞,通常细胞大小中等,见中心核仁。成熟表型,泛T细胞抗原阳性,可合表达CD4/CD8,但TdT-、CD1a-、CD34-。
5.惰性T淋巴母细胞增生:通常局限于上呼吸消化道部位,可复发但系统性扩散罕见。受累淋巴结可见淋巴母细侵润增殖,但细胞异型性不明显。TdT+,但无其它异常抗表达,无克隆性TCR基因重排。
6. Burkitt淋巴瘤:肿瘤细胞中等大小,但核仁更明显,胞质嗜碱性。表达全B细胞抗原,CD10和Bcl-6也通常阳性,有表面轻链限制性表达。CD34和TdT阴性。
7. 母细胞性套细胞淋巴瘤:肿瘤细胞形态与母细胞有相似之处,但表达全B细胞抗原,共表达CD5,cyclin D1阳性。
8. 胸腺瘤或异位胸腺:淋巴细胞和上皮细胞两种混合成分。淋巴细胞无异型性,TDT+;其混合相间的胸腺上皮(正常形态—异位,异型-肿瘤)CK+。
预后: